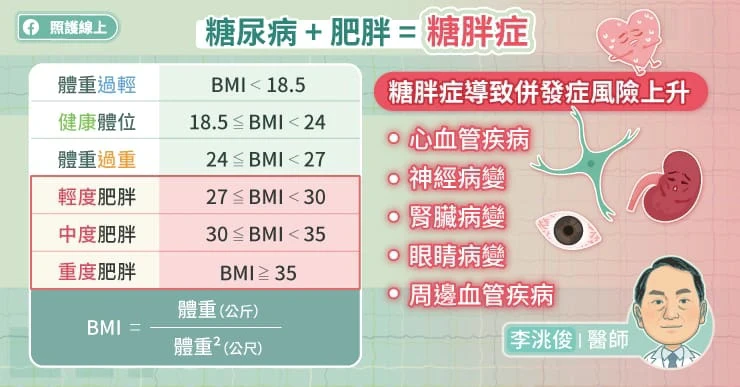
「糖胖症」就是肥胖加上糖尿病!根據統計,約8成的糖尿病患者有體重過重或肥胖的問題,而肥胖者也較容易罹患糖尿病。台灣基層糖尿病協會理事長李洮俊指出,合併糖尿病及肥胖,也就是「糖胖症」的患者,在血糖控制上更為不易,未來出現各種併發症,例如眼睛病變、神經病變、腎臟病變等器官病變,或合併心血管疾病、腦血管疾病等的風險也比較高。
那該如何判斷肥胖的標準呢?世界衛生組織建議以身體質量指數(BMI,Body Mass Index)來衡量肥胖程度,身體質量指數(BMI)= 體重(公斤)/ 身高2(公尺)。根據台灣國民健康署公布:
- BMI<18.5為「體重過輕」
- 18.5≦BMI<24為「健康體位」
- 24≦BMI<27為「體重過重」
- 27≦BMI<30為「輕度肥胖」
- 30≦BMI<35為「中度肥胖」
- BMI≧35為「重度肥胖」
以身高160公分的人為例,如果體重是61.4公斤,BMI約24,也就是健康體位的上限;若體重是62公斤便屬於過重、達70公斤就是輕度肥胖。
「如果糖尿病患者合併體重過重,未來發生心血管疾病(如冠心病)的風險會增加27%;若為肥胖,風險更會增加49%!」因此李洮俊強調,糖尿病患者須注意體重控制,糖胖症患者更要積極減重降低心血管疾病風險。
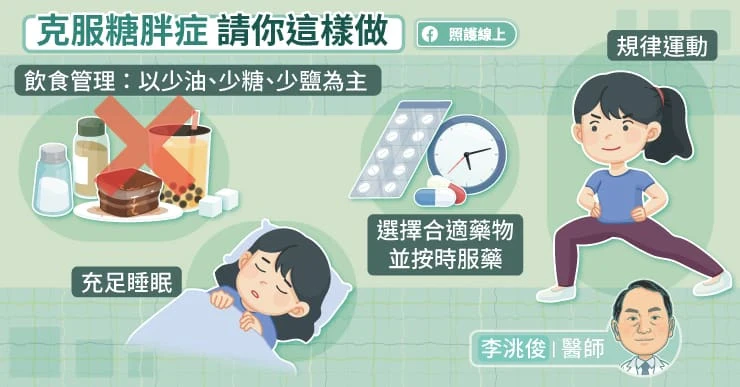
糖胖症的治療包括飲食管理、規律運動、藥物治療、充足睡眠。李洮俊說,飲食管理是糖胖症控制的基礎,務必少油、少糖、少鹽,攝取食物的份量也要注意,逐步達到疾病和體重控制的目標。
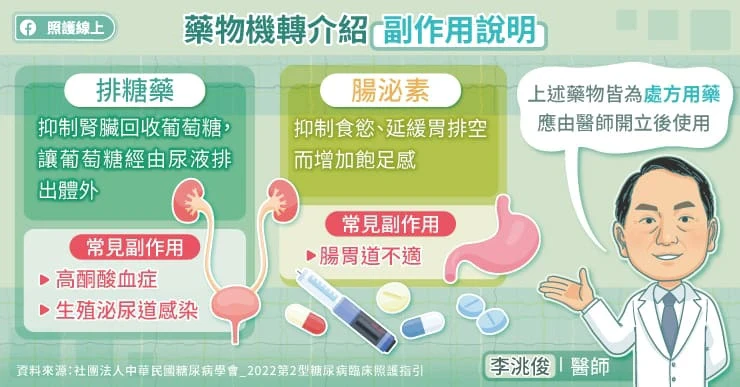
而糖胖症的新治療藥物,包含能同達到血糖控制及降低體重的腸泌素GLP-1以及排糖藥SGLT-2。腸泌素GLP-1具有多重機轉,能夠刺激胰島素分泌與抑制升糖素分泌,也能延緩胃排空,並於中樞神經產生飽足感、抑制食慾。
排糖藥SGLT-2抑制劑的作用機轉是抑制腎臟回收葡萄糖,讓葡萄糖經由尿液排出體外。李洮俊說,兩者都被證實有助於降低心血管疾病或心血管事件(如中風、心肌梗塞)的發生率及死亡率;在藥物副作用上,使用腸泌素GLP-1可能會有腸胃道不適的狀況,而排糖藥SGLT2抑制劑則可能有高酮酸血症、生殖泌尿道感染的風險。
此外,GLP-1腸泌素是近年來常被討論的藥物,在網路上有很多人以瘦瘦筆或減肥針稱之,李洮俊澄清說明,腸泌素不只在控制體重,更是能在穩定患者血糖的同時,也有助於降低心血管、腦血管疾病的風險。近年來GLP-1腸泌素已有口服的劑型,並獲得第一線適應症,是患者另一個選擇。
「糖胖症病友,在控糖的道路上會比較辛苦,但是現在已經有一些先進的藥物,能夠提供很大的幫助。近年研究也指出,糖胖症患者在減重達15%或以上,更有機會達到糖尿病緩解!」李洮俊鼓勵患者積極配合治療、控糖減重。「請務必與糖尿病照護團隊密切合作,選用合適的藥物,搭配飲食管理、規律運動並保持充足睡眠,相信一定可以克服糖胖症,達到控糖的目標。大家一起努力,加油!」
筆記重點整理
- 「糖胖症」是糖尿病患同時有肥胖問題。糖胖症對於血糖的控制不利,且未來出現各種併發症,例如眼睛病變、神經病變、腎臟病變等器官病變,或合併心血管疾病、腦血管疾病等的風險也會比較高。
- 糖胖症的治療包括飲食管理、規律運動、藥物治療、充足睡眠。飲食上務必少油、少糖、少鹽,攝取食物的份量也要注意;而糖胖症的最新治療藥物,包含能同達到血糖控制及降低體重的腸泌素GLP-1以及排糖藥SGLT-2。
- 腸泌素GLP-1與排糖藥SGLT-2抑制劑都被證實能對心臟、腎臟發揮器官保護的效果,有助於降低心血管事件的發生率及死亡率。在副作用上腸泌素GLP-1包含腸胃道不適,排糖藥SGLT2則為高酮酸血症、生殖泌尿道感染的風險。
- 若糖胖症患者減重達15%或以上,有機會達到糖尿病緩解。
(本文獲照護線上授權轉載,原文為:罹患糖尿病又肥胖?小心併發症找上門!糖胖症治療大解析,專科醫師圖解懶人包)
8月夯運動!加入《優活健康網》line好友,發送訊息「台灣選手加油!」給小編,點取連結下載「全身復健運動|懶人包」,一起動起來吧!















