基因檢測在癌症病人的精準治療上扮演著重要角色,特別是針對特定基因變異的治療,次世代基因定序(NGS)檢測更是病患爭取存活期的重要關鍵。健保署日前已通過NGS基因檢測於今年5月納入健保給付,目前計劃針對19種主要癌症類型,提供3種不同的補助方案,預計每年約有2萬名新發癌症患者受益。
奇美醫院血液腫瘤科主任馮盈勳醫師表示,以往癌症治療的藥物運用都是依照癌症別,隨著醫學進步發現癌症會有不同基因型態的表現,可藉此找到對應的標靶藥物;特定基因變異可能來自不同器官或者癌別的組織,因此癌症也漸漸以組織趨向的藥物治療(Tissue-Agnostic therapy)為方向,可望為癌患訂定個人的醫療計畫。
標靶藥物對特定基因變異治療尤佳
馮盈勳醫師說明,癌症治療不斷在進步,從早期化療無差別殺腫瘤細胞、副作用大,進步到免疫療法除降低副作用,也根據患者的免疫狀況和腫瘤特點進行治療,一直到標靶治療,對特定基因變異的癌症治療效果更佳。
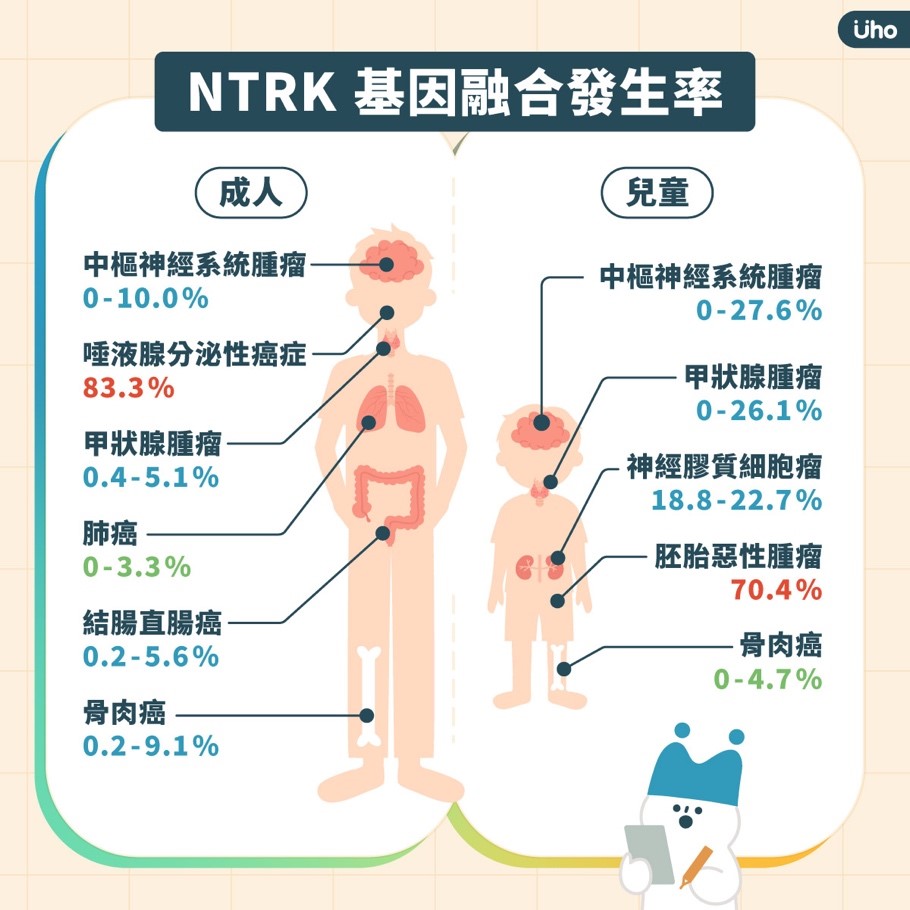
目前討論較多的基因變異像是NTRK(神經元營養因子受體基因)基因融合,就是一種臨床上少見但橫跨多種癌別都具有指標性意義的基因變異,可在高達19種實體腫瘤中被識別出來,在其對應的標靶藥物治療效果相當不錯;像是BRAF(B-Raf蛋白激酶)、RET(轉染時重排)、HER2(人類表皮生長因子受體第二型)等基因變異,其中RET常用在肺癌、甲狀腺癌的治療策略上,HER2則是乳癌、胃癌以及其他新發癌別都有運用。
特別要提到癌症之首肺癌,更有相當多的基因突變,早期診斷與精準治療對病患的預後更重要。EGFR(表皮生長因子受體)基因突變,或是ALK、ROS1、NTRK等,在肺癌的標靶藥物治療上都有很好的反應,以EGFR來說,藥物治療可用到11個月~2年,存活期3年;NTRK在控制肺癌的反應率(腫瘤的完全緩解與部分緩解)也能達到74%,有效控制率達89%。
與癌共存,有效控制與降低副作用是維持生活品質重點
馮盈勳醫師門診有一名36歲女性上班族,在口腔發現癌細胞,一開始經標準治療,開刀切除1年後仍轉移肺部,後來做了次世代基因定序(NGS)發現了罕見的BRAF基因,根據基因變異找到對應的標靶藥物,治療2年期間腫瘤控制穩定,也能回到原來的生活軌道。
馮盈勳醫師強調,以組織的基因突變來決定治療方向不僅加速新藥進展,對病患來說也是治療上的福音,而這當中次世代基因定序(NGS)更扮演著重要角色,透過快速找出多種的基因突變、即早識別致癌基因,對提升治療有效性相當關鍵。
儘管標靶藥物能最大限度減少不必要的副作用,但也因人而異有不同表現,少數病患用了會造成血球毒性,但多數都很輕微像是虛弱、腸胃不適等,馮盈勳醫師補充,這部分都會根據病患的情形來提供建議;服用較專一性機轉的標靶藥物,就能相對減少副作用發生率。
馮盈勳醫師也呼籲,癌症治療未來走向個人化,透過精準治療的趨勢,不僅提高病患的存活率,在治療期間也能降低藥物副作用,讓病患維持良好生活品質,也減輕家人的照護負擔。

.jpg)











