41歲陳小姐因過去尚未遇到合適伴侶,曾在年輕時即進行凍卵,兩年多前與丈夫邁入婚姻,並於婚後自然受孕、產下一子。但由於與丈夫都期盼家中有第2個小孩,故在產後仍積極嘗試自然受孕,但已經是高齡產婦的她,嘗試半年後仍未懷孕,為避免未來懷孕和生產的負擔更大,因此果斷採取人工生殖方式,並於2個月前成功再誕下一子。
台灣生殖醫學會秘書長、台大醫院婦產部主治醫師黃楚珺表示,女性最理想的生育年齡約在18~30歲,37歲以後生育能力雪崩式衰退,此時高齡產婦患有不孕症機率相當高。若想要備孕,需積極進行婚後孕前檢查,包括基因檢測、女性卵巢功能檢查,以及男性精液檢查等。
延伸閱讀:
心理壓力大更不易受孕!常見「5原因」困擾,醫揭受孕1成功關鍵
不孕症婦女 排卵針施打困擾
「台灣孕婦平均每4人就有1人是高齡產婦。」台灣婦產科醫學會理事、台北馬偕紀念醫院高危險妊娠科主任陳震宇指出,高齡產婦的定義,根據國際婦產科聯盟(FIGO)的標準來說:
- 初次懷孕時年齡超過34歲,生產時年齡超過35歲,即為高齡產婦
- 若是已曾有生過孩子的產婦,則40歲以上為高齡產婦
然而在進入不孕症治療後,備孕婦女及伴侶最常遇到的問題中,以對排卵針施打的顧慮最為常見。即使接受過詳細的藥物施打解說,據統計仍有約4成5民眾,曾發生排卵針注射錯誤(施打時間錯誤);達5成5民眾更坦承,每天施打排卵針,對日常生活造成一定衝擊。
延伸閱讀:
試管嬰兒成功關鍵是什麼?專家解析療程「3大錯誤迷思」擺脫不孕
排卵針有哪些選擇?
黃楚珺說:「排卵針的作用在於,幫助卵泡成熟及增加排卵數目,以增加受孕機會。」但排卵針該如何選擇才適合自己?因每個人打針後的效果及變異性都非常大,建議積極與醫師討論療程、瞭解目前排卵針的種類及多元選擇,是不二法門。
目前臨床上已有「3種排卵針」選擇:
- 單方短效型排卵針:每天或隔天施打,持續刺激卵泡
- 複方短效型排卵針:依療程需求施打,特色在於增加了1種荷爾蒙的成份「黃體化激素」(LH),對某些LH荷爾蒙缺乏患者,可能有更佳的效果反應
- 單方長效型排卵針:一次施打可維持5~6天,降低打針次數
她指出,排卵針的施打方式,可為「自行施打」、「家人協助施打」,若不會或不敢施打,也能至醫療院所,尋求由「專業人員協助施打」等3種方式。此外,民眾也可透過選擇適合自己的排卵針,能幫助減緩自身心理上的焦慮及壓力。
排卵針療程長、短差在哪?
不孕症患者接受排卵針治療前,該如何決定要採取長療程或短療程呢?台灣生殖醫學會理事長陳美州理表示,通常要經由醫師,依照每位患者的身體狀況,並以年齡、卵巢存量、基礎濾泡量,來判別所需適合的療程。
以下舉例常見情形:
- 一般卵巢功能健康、體重正常的女性:可能會以長療程為主,醫師較好掌控效果
- 卵巢功能較差的女性:若經檢查後,發現該女性的卵巢功能比較差,醫師可能會採用短療程為主
- 多囊性卵巢症候群患者:如果採用排卵針刺激卵泡,但又擔心發生過度刺激的副作用,醫師可能會以短療程為主
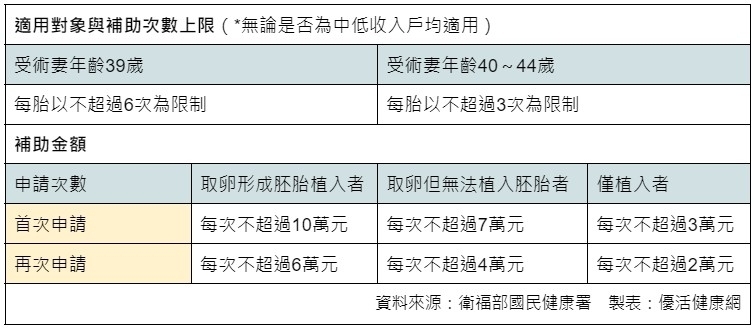
依據衛福部國民健康署,自2021年7月起實施擴大不孕症治療(試管嬰兒)補助方案後,適用對象、補助次數及補助金額,整理1張表如下:
陳震宇強調,除了孕前檢測、孕中積極產檢,產後照護也要做好,掌握產後6~8週黃金恢復期。他特別提醒高齡產婦、高妊娠風險族群、產後憂鬱者等3大族群,產後更應穩定回診追蹤,醫療團隊才能掌握產婦的生理與心理狀態,及時給予對應協助,可有效控制妊娠糖尿病、並幫助產婦盡快恢復原始生活型態。















